圧迫骨折について
2022/02/07
はじめに
高齢者には四大骨折といわれる代表的な骨折があります。先日、ホームページに載せましたフレイルに繋がる骨折の代表例です。四大骨折は、橈骨遠位端骨折、上腕骨近位端骨折、脊椎圧迫骨折、大腿骨頸部骨折です。これらは女性に多く、これらのほとんどが転倒時にバランスを崩して手を地面に着いた場合や尻もちを着いた時に起こります。
今回は、圧迫骨折について記載します。
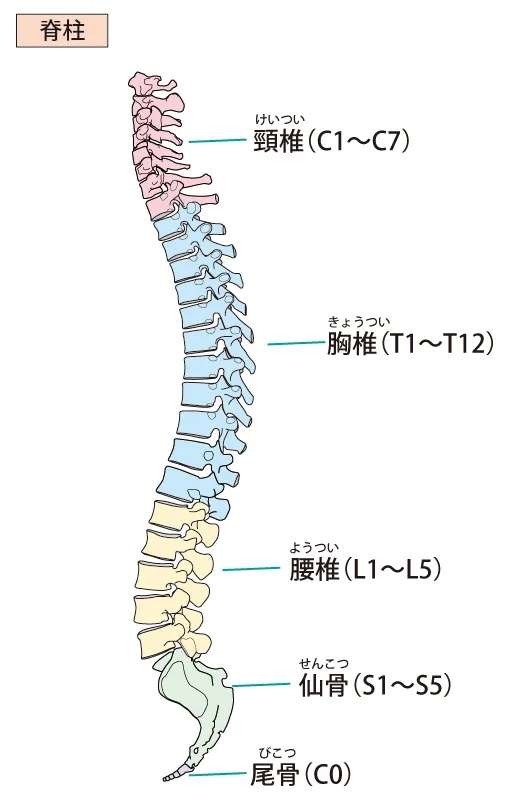
脊柱圧迫骨折について
脊柱とは、背骨を首から腰にかけて構成する骨です。上から頸椎、胸椎、腰椎といわれる各部位があります。1つの骨で背骨は構成されている訳ではなく、複数の骨が積み木のように積み重なることで一本の背骨が形作られています。
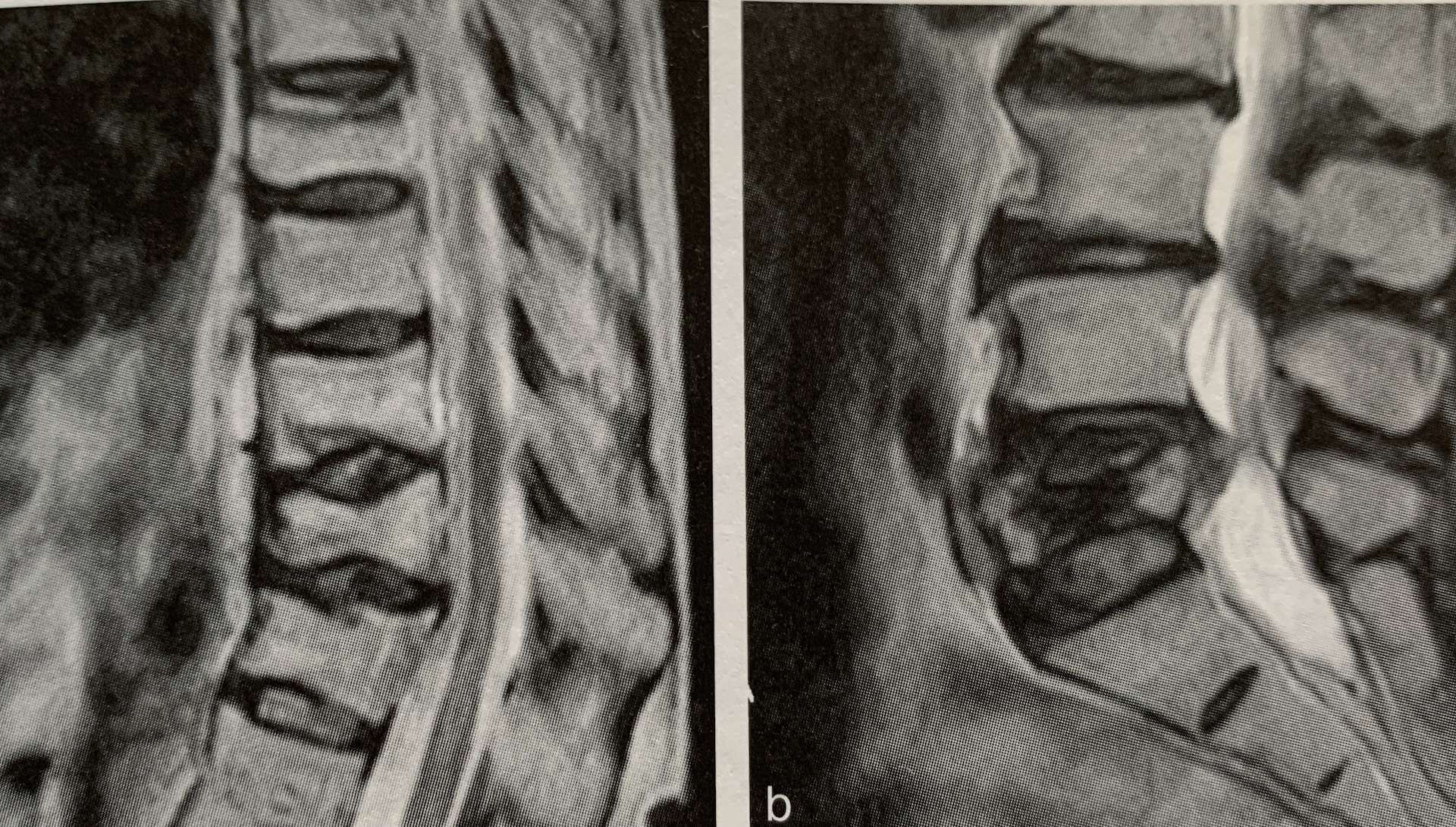
脊柱圧迫骨折は胸腰椎移行部の彎曲が変わる部位で最も多いです。骨粗鬆症が重度になると、骨折が連続して起こることや同時に複数の骨折が起こることも珍しくないです。そうなれば、脊椎に不安定性を生じて体幹機能が著しく低下し、円背姿勢(背中が丸い状態)などの極度の脊椎変形が生じ、痛みや筋力低下などがみられ日常生活に支障をきたします。
症状は腰背部痛であり、椎体が圧壊(椎体が押し潰れた状態)すると、足への痺れなどが生じます。受傷時は痛みが強いため、寝返りや起き上がりなどの体動も困難となり、座位さえ制限されます。結果的に臥床時間が長くなるとフレイルに繋がります。
発生機序
脊椎圧迫骨折は、尻もちを着くような転倒や重量物を持った際に起こりやすいです。しかし、骨粗鬆症が重度の例では、硬い椅子に座ったり、起居動作をとったりした際にも受傷します。さらに誘引なく突然疼痛を訴えて、骨折が判明することも少なくないです。
分類
脊柱圧迫骨折の型は大きく単純型と破裂型での2つに分けられます。
単純型は、骨折があるものの、椎体の形状は比較的保たれます。
破裂型は椎体の形状がなくなり、破裂や圧壊により変形を生じ、痺れや膀胱直腸障害を引き起こす可能性があります。
検査・診断
脊椎圧迫骨折では、第一にX線写真を撮影行います。X線写真のほかに、CT検査やMRI検査といった画像検査が行われることもあります。
また、脊椎圧迫骨折は骨粗鬆症の患者さんに発症しやすいため、骨の強さを正確に評価することを目的として、骨密度測定や尿検査、血液検査などの検査が行われることもあります。
治療
脊椎圧迫骨折を発症した際には、保存的療法、外科的固定術、BKP(バルーン椎体形成術)といった治療を患者様の状態に応じて選択されます。
第一に選択される治療は安静臥床です。疼痛が強い場合は、消炎鎮痛剤などの薬物療法も併用します。
保存療法は、脊椎の圧壊や変形を予防するため約3ヶ月程度コルセットなどの外固定を行います。一般的には4週前後を目安に離床を開始しますが、高齢者の場合は廃用を防ぐため状況によっては約1〜2週間の安静臥床後に疼痛に応じてコルセットを装着しすぐに離床を行います。つまりコルセットの計測を行いコルセットが完成した場合すぐにベッドから起きてリハビリを行います。
手術療法は、圧壊が強かったり破裂型で痺れなどが起こっている場合には手術療法が選択されます。手術は前方や後方固定術、BKP(バルーン椎体形成術)などがあります。
予防
筋力や重心バランスと骨折との関連についての報告は、様々なものがなされています。また、片脚立位時間(片脚立ち)と転倒率の関係を示した報告では、片脚立位の保持が30秒できるか否かが転倒群との境界とされ11秒以下では顕著に転倒率が上がったとされています。そのため、適度な筋力とバランス能力を高め、自分の体重を支えても安定できる能力が備わっていれば転倒は防げると考えてもいいと思います。
筋力については、抗重力筋である大腿四頭筋、臀筋群(お尻周りの筋肉)、ハムストリングや下腿筋群や体幹筋の強化に努めます。しかし、転倒歴が多い場合や外的環境により転倒原因が明確であれば、環境整備に視点を向けて転倒要因をなくしていきます。
栄養は、高齢者は骨粗鬆症などにより骨折するリスクが高くなります。そのため、適切な食事でカルシウムやビタミンDの摂取し骨折予防に食事でも努めます。
終わりに
今回は、圧迫骨折について紹介しました。圧迫骨折は入院へ繋がる非常に大きな骨折です。また、高齢者の方には骨折したことに気がつかない方もおられます。そのため、『いつの間にか骨折』とも言われたりします。骨折予防にはフレイルの記事でも記載しましたが、適度な食事や運動が大切です。腰痛が長く続く方は、一度おかだ整形外科へ相談に来てみてください。その際に検査を行い、早めに治療していくことが、今後の健康寿命に繋がります。
理学療法士 牧 将平